ASKEB IV PATOLOGI KEBIDANAN
Rabu, 23 November 2011
DM
Seruu.com - Jangan pernah merasa selalu sehat, terutama bila Anda berusia diatas 40 tahun dan berbadan gemuk. Diabetes mungkin tengah mengintai tubuh Anda. Terlebih penyakit itu menunjukkan gejala awal yang sangat manusiawi sekali, yaitu perasaan ingin selalu makan, haus dan sering berkemih. Akibat ketidaktahuan membaca isyarat tubuh tersebut, hampir sebagian besar penderita diabetes mellitus (DM) atau kencing manis berobat ke dokter sudah dalam keadaan parah.
“Kalau seseorang sudah kehilangan nafsu makan, baru deh berobat ke dokter. Padahal semua sudah terlambat,” kata pakar diabetes, Dr dr Sidartawan Soegondo dalam acara media edukasi tentang diabetes melitus di Jakarta, belum lama ini.
Hal itu bisa dikatakan terlambat, lanjut dr Sidartawan, karena diabetes tidak bisa disembuhkan sepanjang hidup. Namun, penyakit tersebut bisa dikontrol dengan diet, olahraga dan obat-obatan.
“Dalam banyak kesempatan, saya selalu ingatkan kepada masyarakat untuk melakukan cek kesehatan bila tubuh mulai sering merasa kelaparan, kehausan dan sering buang air kecil. Itu gejala awal diabetes yang harus terus diwaspadai. Semakin dini kita mengetahui penyakit itu, akan lebih mudah dan murah penanganannya. Tidak perlu obat-obatan, tetapi cukup diet dan melakukan aktivitas fisik,” ujar staf pengajar Fakultas Kedokteran Universitas Indonesia (FKUI) tersebut.
Peringatan tentang DM tipe 2– yang berhubungan erat dengan gaya hidup tidak sehat ini menjadi sangat penting, bila melihat jumlah penderitanya di Indonesia saat ini sudah mencapai 5 juta orang. Jumlah tersebut diperkirakan terus meningkat jika melihat kecenderungan 5 tahun terakhir, yang mana telah terjadi peningkatan sekitar 230 ribu orang setiap tahunnya.
Dr Sidartawan menjelaskan, setiap orang mempunyai potensi yang sama untuk terkena diabetes. Namun, orang-orang yang memiliki riwayat kesehatan keluarga diabetes berpotensi terkena diabetes lebih dini, bila menjalankan hidup tidak sehat seperti banyak mengkonsumi makanan berlemak, bergula dan kurang beraktivitas.
“Riwayat kesehatan keluarga perlu diperhatikan benar. Jangan hanya dilihat dari kondisi kesehatan ayah dan ibu, tetapi juga kakek, nenek, paman, bibi atau sepupu yang memiliki hubungan darah. Kalau salah satu diantara mereka ada yang terkena, hendaknya mulai dari sekarang mengatur pola makan agar tidak menyesal di kemudian hari,” ucap dr Sidartawan.
Ia menjelaskan, perilaku makan yang buruk seperti terlalu banyak mengkonsumsi makanan berlemak dan makanan manis ternyata bisa merusak kerja organ pankreas. Organ tersebut mempunyai sel beta yang berfungsi memproduksi hormon insulin. Insulin berperan membantu mengangkut glukosa dari aliran darah ke dalam sel-sel tubuh untuk digunakan sebagai energi.
Glukosa yang tidak dapat diserap oleh tubuh– karena ketidakmampuan hormon insulin mengangkutnya– terus bersemayam dalam aliran darah, sehingga kadar gula menjadi tinggi. Sebagian glukosa juga bisa terbuang melalui urin sehingga air seni menjadi ma-nis. Oleh sebab itu, penyakit diabetes disebut juga kencing manis.
“Hampir 90 persen orang dengan diabetes tipe-2 mengalami resisten insulin. Artinya, meski tubuh mampu menghasilkan insulinnya sendiri, namun tubuh tidak dapat menggunakan sebagaimana mestinya. Itu artinya, sel-sel tubuh tidak “mendengarkan” perintah insulin agar gula dapat diserap. Akibatnya, kadar gula dalam darah menjadi tinggi,” katanya.
Akibat tubuh tidak mendapat asupan glukosa, maka syaraf lapar terus menagih sehingga timbul keinginan untuk makan dan minum terus. Namun, satu hal yang perlu diwaspadai adalah meski doyan makan, berat badan malah turun drastis. “Bila sadar akan kondisi ini, segeralah melakukan perencanaan makan (meal planning) dan banyak melakukan aktivitas fisik. Karena belum terlambat untuk diperbaiki,” katanya.
Namun, bila kondisi itu tidak segera diantisipasi, maka organ pankreas akan mengalami kelelahan dan memperberat kerja sel beta. Diabetes tipe dua yang semakin parah karena resistensi insulin dan disfungsi beta sel akan menyebabkan tubuh sulit mengendalikan kadar glukosa dalam darah. “Kalau sudah parah seperti itu, penderita diabetes membutuhkan obat-obatan untuk mengendalikan kadar gula dalam darahnya, selain tetap melakukan diet dan aktivitas fisik,” katanya.
Namun, satu kabar menggembirakan adalah ditemukannya obat diabetes baru yang mengatasi langsung kelainan pada diabetes tipe dua, yaitu Avandia buatan perusahaan farmasi GlxoSmith Kline.
Menurut dr Sidartawan Soegondo, penemuan obat-obat terbaru ini menjadi sangat penting untuk penatalaksanaan diabetes yang lebih praktis dan manjur, agar tidak terjadi komplikasi yang dapat merenggut nyawa penderitanya. “Penyebab kematian pada penderita diabetes itu bukan disebabkan oleh penyakit itu semata, tetapi akibat komplikasi terhadap organ lain. Kalau gula darah itu mengganggu kerja pembuluh darah besar, maka akan timbul penyakit jantung, stroke, syaraf atau amputasi kaki. Tetapi bila mengenai pembuluh darah kecil maka akan terjadi gangguan pada mata atau ginjal.
“Itulah pentingnya penderita diabetes terus melakukan pengendalian terhadap kadar gula darahnya agar tidak terjadi komplikasi. Sekali terkena, pasien itu akan menyesal seumur hidup,” ucap dr Sidartawan menegaskan.
Namun, satu hal yang tidak boleh diabaikan penderita diabetes untuk keberhasilan pengobatan optimal adalah pendekatan multidisiplin yang melibatkan dokter, ahli nutrisi, diet dan membangun komunikasi yang efektif di antaranya.
Tujuannya untuk meningkatkan pemahaman pasien tentang kondisi, pengobatan dan terapi yang seharusnya dilakukan agar membantu pasien mengontrol kadar gulanya serta mencegah berbagai komplikasi penyakit lainnya.
“Banyak pasien diabetes yang berumur panjang, asalkan taat menjalankan saran ahli. Tak perlu diet ketat, tetapi cukup melakukan perencanaan makan. Sehingga pasien diabetes tetap bisa menjalani hidup seperti lainnya,” kata dr Sidartawan Soegondo menandaskan. [ndis]
“Kalau seseorang sudah kehilangan nafsu makan, baru deh berobat ke dokter. Padahal semua sudah terlambat,” kata pakar diabetes, Dr dr Sidartawan Soegondo dalam acara media edukasi tentang diabetes melitus di Jakarta, belum lama ini.
Hal itu bisa dikatakan terlambat, lanjut dr Sidartawan, karena diabetes tidak bisa disembuhkan sepanjang hidup. Namun, penyakit tersebut bisa dikontrol dengan diet, olahraga dan obat-obatan.
“Dalam banyak kesempatan, saya selalu ingatkan kepada masyarakat untuk melakukan cek kesehatan bila tubuh mulai sering merasa kelaparan, kehausan dan sering buang air kecil. Itu gejala awal diabetes yang harus terus diwaspadai. Semakin dini kita mengetahui penyakit itu, akan lebih mudah dan murah penanganannya. Tidak perlu obat-obatan, tetapi cukup diet dan melakukan aktivitas fisik,” ujar staf pengajar Fakultas Kedokteran Universitas Indonesia (FKUI) tersebut.
Peringatan tentang DM tipe 2– yang berhubungan erat dengan gaya hidup tidak sehat ini menjadi sangat penting, bila melihat jumlah penderitanya di Indonesia saat ini sudah mencapai 5 juta orang. Jumlah tersebut diperkirakan terus meningkat jika melihat kecenderungan 5 tahun terakhir, yang mana telah terjadi peningkatan sekitar 230 ribu orang setiap tahunnya.
Dr Sidartawan menjelaskan, setiap orang mempunyai potensi yang sama untuk terkena diabetes. Namun, orang-orang yang memiliki riwayat kesehatan keluarga diabetes berpotensi terkena diabetes lebih dini, bila menjalankan hidup tidak sehat seperti banyak mengkonsumi makanan berlemak, bergula dan kurang beraktivitas.
“Riwayat kesehatan keluarga perlu diperhatikan benar. Jangan hanya dilihat dari kondisi kesehatan ayah dan ibu, tetapi juga kakek, nenek, paman, bibi atau sepupu yang memiliki hubungan darah. Kalau salah satu diantara mereka ada yang terkena, hendaknya mulai dari sekarang mengatur pola makan agar tidak menyesal di kemudian hari,” ucap dr Sidartawan.
Ia menjelaskan, perilaku makan yang buruk seperti terlalu banyak mengkonsumsi makanan berlemak dan makanan manis ternyata bisa merusak kerja organ pankreas. Organ tersebut mempunyai sel beta yang berfungsi memproduksi hormon insulin. Insulin berperan membantu mengangkut glukosa dari aliran darah ke dalam sel-sel tubuh untuk digunakan sebagai energi.
Glukosa yang tidak dapat diserap oleh tubuh– karena ketidakmampuan hormon insulin mengangkutnya– terus bersemayam dalam aliran darah, sehingga kadar gula menjadi tinggi. Sebagian glukosa juga bisa terbuang melalui urin sehingga air seni menjadi ma-nis. Oleh sebab itu, penyakit diabetes disebut juga kencing manis.
“Hampir 90 persen orang dengan diabetes tipe-2 mengalami resisten insulin. Artinya, meski tubuh mampu menghasilkan insulinnya sendiri, namun tubuh tidak dapat menggunakan sebagaimana mestinya. Itu artinya, sel-sel tubuh tidak “mendengarkan” perintah insulin agar gula dapat diserap. Akibatnya, kadar gula dalam darah menjadi tinggi,” katanya.
Akibat tubuh tidak mendapat asupan glukosa, maka syaraf lapar terus menagih sehingga timbul keinginan untuk makan dan minum terus. Namun, satu hal yang perlu diwaspadai adalah meski doyan makan, berat badan malah turun drastis. “Bila sadar akan kondisi ini, segeralah melakukan perencanaan makan (meal planning) dan banyak melakukan aktivitas fisik. Karena belum terlambat untuk diperbaiki,” katanya.
Namun, bila kondisi itu tidak segera diantisipasi, maka organ pankreas akan mengalami kelelahan dan memperberat kerja sel beta. Diabetes tipe dua yang semakin parah karena resistensi insulin dan disfungsi beta sel akan menyebabkan tubuh sulit mengendalikan kadar glukosa dalam darah. “Kalau sudah parah seperti itu, penderita diabetes membutuhkan obat-obatan untuk mengendalikan kadar gula dalam darahnya, selain tetap melakukan diet dan aktivitas fisik,” katanya.
Namun, satu kabar menggembirakan adalah ditemukannya obat diabetes baru yang mengatasi langsung kelainan pada diabetes tipe dua, yaitu Avandia buatan perusahaan farmasi GlxoSmith Kline.
Menurut dr Sidartawan Soegondo, penemuan obat-obat terbaru ini menjadi sangat penting untuk penatalaksanaan diabetes yang lebih praktis dan manjur, agar tidak terjadi komplikasi yang dapat merenggut nyawa penderitanya. “Penyebab kematian pada penderita diabetes itu bukan disebabkan oleh penyakit itu semata, tetapi akibat komplikasi terhadap organ lain. Kalau gula darah itu mengganggu kerja pembuluh darah besar, maka akan timbul penyakit jantung, stroke, syaraf atau amputasi kaki. Tetapi bila mengenai pembuluh darah kecil maka akan terjadi gangguan pada mata atau ginjal.
“Itulah pentingnya penderita diabetes terus melakukan pengendalian terhadap kadar gula darahnya agar tidak terjadi komplikasi. Sekali terkena, pasien itu akan menyesal seumur hidup,” ucap dr Sidartawan menegaskan.
Namun, satu hal yang tidak boleh diabaikan penderita diabetes untuk keberhasilan pengobatan optimal adalah pendekatan multidisiplin yang melibatkan dokter, ahli nutrisi, diet dan membangun komunikasi yang efektif di antaranya.
Tujuannya untuk meningkatkan pemahaman pasien tentang kondisi, pengobatan dan terapi yang seharusnya dilakukan agar membantu pasien mengontrol kadar gulanya serta mencegah berbagai komplikasi penyakit lainnya.
“Banyak pasien diabetes yang berumur panjang, asalkan taat menjalankan saran ahli. Tak perlu diet ketat, tetapi cukup melakukan perencanaan makan. Sehingga pasien diabetes tetap bisa menjalani hidup seperti lainnya,” kata dr Sidartawan Soegondo menandaskan. [ndis]
jantung
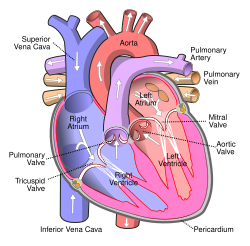
Jantung atau dalam bahasa Inggeris dikenali sebagai heart (Latin, cor) merupakan organ berongga yang berfungsi mengepam darah melalui saluran darah dengan denyutan yang sekata yang berulang-ulang. Istilah kardium bermaksud berkaitan dengan jantung, berasal dari perkataan Greek kardia untuk "jantung".
Dinding otot yang tebal (septum) membahagikan atrium dan ventrikel kanan dari atrium dan ventrikel kiri. Ia memisahkan darah beroksigen dan terdeoksigen dari bercampur. Injap antara atrium dan ventrikel hanya membenarkan aliran darah secara satu hala dari atrium ke ventrikel.
Ventrikel adalah bahagian jantung yang mengepam darah ke seluruh tubuh termasuk paru-paru. Dinding ventrikel adalah lebih tebal berbanding atrium, dan pengecutan dinding ventrikel adalah lebih penting bagi memastikan darah mengalir.
Darah terdeoksigen dari tubuh memasuki atrium kanan melalui 2 salur, vena kava superior (superior vena cava) dan vena kava inferior (inferior vena cava). Darah kemudian mengalir ke ventrikel kanan. Ventrikel kanan mengepam darah terdeoksigen ini ke peparu melalui arteri pulmonari. Selepas darah kehilangan karbon dioksida dan menyerap oksigen dari peparu, ia mengalir melalui vena pulmonari ke atrium kiri. Dari atrium kiri, darah beroksigen dipam ke ventrikel kiri. Ventrikel kiri merupakan pam utama yang membekalkan darah melalui aorta ke seluruh tubuh kecuali peparu.
Ventrikel kiri adalah lebih tebal berbanding kanan. Ini disebabkan oleh keperluan untuk mengenakan tekanan yang tinggi bagi mengatasi rintangan yang dikenakan oleh tubuh. Ventrikel kanan hanya perlu mengepam darah ke peparu, jadi ia tidak memerlukan otot dinding yang kuat. Ini juga diperlukan kerana dua sebab lain: 1) kapilari peparu adalah lemah; tekanan tinggi akan merosakkan kapilari tersebut dan 2) aliran darah yang perlahan adalah diperlukan bagi memberi masa untuk pertukaran gas antara darah dan peparu.
Dinding jantung terdiri daripada tiga lapisan. Lapisan terluar dikenali sebagai perikardium (pericardium), lapisan tengah dipanggil myokardium (myocardium), dan lapisan terdalam dipanggil endokardium (endocardium). Perikardium boleh dibahagikan lagi kepada dua lapisan iaitu fibrous pericardium (luar) dan serous pericardium (dalam). Myokardium adalah lapisan yang paling tebal dan terdiri daripada otot jantung. Ia membentuk majoriti keseluruhan dinding jantung. Endokardium merupakan lapisan terdalam yang terdiri daripada sel epitelium leper dan tisu penyambung.
Bekalan darah yang banyak diperlukan untuk membekalkan nutrien, terutama oksigen, kepada jantung. Darah ini dibekalkan oleh arteri koronari kiri dan kanan, yang bercabang keluar dari aorta. Bekalan darah kepada jantung dipanggil kitaran darah koronari
Apabila sistol atrium berlaku, injap atrioventrikular (atrioventricular valves) akan terbuka. Darah dipam masuk ke dalam ventrikel. Apabila sistol atrium berakhir, sistol ventrikel pula bermula. Tekanan tinggi dalam ventrikel menyebabkan injap atrioventrikular tertutup, dan injap sabit (semilunar valves) terbuka. Ini menyebabkan darah hanya dipam ke dalam aorta dan arteri pulmonari tetapi tidak ke dalam atrium.
Diastol kardiak berlaku setelah darah dipam keluar dari jantung. Pada masa ini, darah di dalam aorta akan mengalir balik ke dalam jantung, tetapi ini tidak berlaku kerana penutupan injap sabit.
Bunyi jantung yang kita dengari adalah disebabkan oleh penutupan injap atrioventrikular (bunyi pertama) dan penutupan injap sabit (bunyi kedua).
Irama pengecutan diselaraskan oleh node sinoatrial dan node atrioventrikular. Node sinoatrial, sering dikenali sebagai perentak jantung, terletak di bahagian atas dinding atrium kanan dan bertanggungjawab menghasilkan impuls eletrik yang memulakan pengecutan atrium. Apabila impuls ini tiba di node atrioventrikular yang terletak di dinding antara ruang ventrikel, ia akan dilambatkan sedikit. Ini bertujuan memastikan atrium telah mengecut sepenuhnya. Selepas itu, impuls ini dialirkan melalui berkas His (bundle of His) di dalam septum dan dialirkan ke dalam dinding-dinding ventrikel. Impuls ini menyebabkan pengecutan ventrikel berlaku.
Jantung mampu terus berdegup walaupun setelah dikeluarkan dari tubuh manusia yang hidup. Perkara ini terus menakjubkan manusia sepanjang zaman. Malah kaum Aztec yang tinggal di Amerika Selatan telah begitu kagum dengan keupayaan jantung berdegup di luar tubuh ini, sehinggakan mereka mengamalkan pengorbanan manusia dengan meragut keluar jantung dari mangsa pengorbanan hidup-hidup sebagai bahan persembahan kepada dewa matahari.
Beta blocker adalah dadah yang merendahkan kadar degupan jantung dan tekanan darah dan mengurangkan keperluan jantung untuk oksigen. Nitroglycerin dan bahan lain yang membekalkan nitrik oksida (NO) digunakan untuk merawat sakit jantung kerana ia menyebabkan pengembangan arteri koronari.
Perentak jantung buatan (artificial pacemaker) diimplan ke dalam jantung pesakit yang mengidap arrhythmia.
Pemindahan jantung dilakukan terhadap pesakit yang mengidap penyakit jantung koronari atau kegagalan jantung tahap akhir.
Lihat juga: Prosedur dan ujian diagnostik kardiologi
Isi kandungan[sorokkan] |
Struktur
Dalam tubuh manusia, jantung terletak sebelah kiri sedikit dari tengah dada, dan di belakang tulang dada (sternum). Ia diselaputi oleh kantung yang dikenali sebagai perikardium dan dikelilingi oleh peparu. Secara purata, jantung orang dewasa mempunyai berat sekitar 300-350 g. Ia terdiri dari empat ruang, dua atrium di atas dan dua ventrikel di bawah.Dinding otot yang tebal (septum) membahagikan atrium dan ventrikel kanan dari atrium dan ventrikel kiri. Ia memisahkan darah beroksigen dan terdeoksigen dari bercampur. Injap antara atrium dan ventrikel hanya membenarkan aliran darah secara satu hala dari atrium ke ventrikel.
Ventrikel adalah bahagian jantung yang mengepam darah ke seluruh tubuh termasuk paru-paru. Dinding ventrikel adalah lebih tebal berbanding atrium, dan pengecutan dinding ventrikel adalah lebih penting bagi memastikan darah mengalir.
Darah terdeoksigen dari tubuh memasuki atrium kanan melalui 2 salur, vena kava superior (superior vena cava) dan vena kava inferior (inferior vena cava). Darah kemudian mengalir ke ventrikel kanan. Ventrikel kanan mengepam darah terdeoksigen ini ke peparu melalui arteri pulmonari. Selepas darah kehilangan karbon dioksida dan menyerap oksigen dari peparu, ia mengalir melalui vena pulmonari ke atrium kiri. Dari atrium kiri, darah beroksigen dipam ke ventrikel kiri. Ventrikel kiri merupakan pam utama yang membekalkan darah melalui aorta ke seluruh tubuh kecuali peparu.
Ventrikel kiri adalah lebih tebal berbanding kanan. Ini disebabkan oleh keperluan untuk mengenakan tekanan yang tinggi bagi mengatasi rintangan yang dikenakan oleh tubuh. Ventrikel kanan hanya perlu mengepam darah ke peparu, jadi ia tidak memerlukan otot dinding yang kuat. Ini juga diperlukan kerana dua sebab lain: 1) kapilari peparu adalah lemah; tekanan tinggi akan merosakkan kapilari tersebut dan 2) aliran darah yang perlahan adalah diperlukan bagi memberi masa untuk pertukaran gas antara darah dan peparu.
Dinding jantung terdiri daripada tiga lapisan. Lapisan terluar dikenali sebagai perikardium (pericardium), lapisan tengah dipanggil myokardium (myocardium), dan lapisan terdalam dipanggil endokardium (endocardium). Perikardium boleh dibahagikan lagi kepada dua lapisan iaitu fibrous pericardium (luar) dan serous pericardium (dalam). Myokardium adalah lapisan yang paling tebal dan terdiri daripada otot jantung. Ia membentuk majoriti keseluruhan dinding jantung. Endokardium merupakan lapisan terdalam yang terdiri daripada sel epitelium leper dan tisu penyambung.
Bekalan darah yang banyak diperlukan untuk membekalkan nutrien, terutama oksigen, kepada jantung. Darah ini dibekalkan oleh arteri koronari kiri dan kanan, yang bercabang keluar dari aorta. Bekalan darah kepada jantung dipanggil kitaran darah koronari
[sunting] Kitar kardiak
Setiap degupan jantung melibatkan turutan yang dikenali sebagai "kitar kardiak". Ia terbahagi kepada tiga bahagian: "sistol atrium" (atrial systole), "sistol ventrikel" (ventricular systole) dan "diastol kardiak sepenuhnya" (complete cardiac diastole). Sistol atrium adalah pengecutan kedua-dua atrium, sistol ventrikel adalah pengecutan kedua-dua ventrikel, manakala diastol kardiak pula merupakan pengenduran keseluruhan otot-otot jantung.Apabila sistol atrium berlaku, injap atrioventrikular (atrioventricular valves) akan terbuka. Darah dipam masuk ke dalam ventrikel. Apabila sistol atrium berakhir, sistol ventrikel pula bermula. Tekanan tinggi dalam ventrikel menyebabkan injap atrioventrikular tertutup, dan injap sabit (semilunar valves) terbuka. Ini menyebabkan darah hanya dipam ke dalam aorta dan arteri pulmonari tetapi tidak ke dalam atrium.
Diastol kardiak berlaku setelah darah dipam keluar dari jantung. Pada masa ini, darah di dalam aorta akan mengalir balik ke dalam jantung, tetapi ini tidak berlaku kerana penutupan injap sabit.
Bunyi jantung yang kita dengari adalah disebabkan oleh penutupan injap atrioventrikular (bunyi pertama) dan penutupan injap sabit (bunyi kedua).
Aturan kitar kardiak
Otot kardiak adalah myogenik. Ini bererti bahawa berbeza dengan otot rangka yang memerlukan rangsangan (sama ada sedar atau reflex), rangsangan otot jantung adalah secara automatik. Pengecutan berirama berlaku sendiri, walaupun frekuensi boleh berubah disebabkan keresahan, kesan hormon, senaman atau berasa terancam.Irama pengecutan diselaraskan oleh node sinoatrial dan node atrioventrikular. Node sinoatrial, sering dikenali sebagai perentak jantung, terletak di bahagian atas dinding atrium kanan dan bertanggungjawab menghasilkan impuls eletrik yang memulakan pengecutan atrium. Apabila impuls ini tiba di node atrioventrikular yang terletak di dinding antara ruang ventrikel, ia akan dilambatkan sedikit. Ini bertujuan memastikan atrium telah mengecut sepenuhnya. Selepas itu, impuls ini dialirkan melalui berkas His (bundle of His) di dalam septum dan dialirkan ke dalam dinding-dinding ventrikel. Impuls ini menyebabkan pengecutan ventrikel berlaku.
Jantung mampu terus berdegup walaupun setelah dikeluarkan dari tubuh manusia yang hidup. Perkara ini terus menakjubkan manusia sepanjang zaman. Malah kaum Aztec yang tinggal di Amerika Selatan telah begitu kagum dengan keupayaan jantung berdegup di luar tubuh ini, sehinggakan mereka mengamalkan pengorbanan manusia dengan meragut keluar jantung dari mangsa pengorbanan hidup-hidup sebagai bahan persembahan kepada dewa matahari.
[sunting] Penyakit dan rawatan
Bidang kajian mengenai jantung dikenali sebagai kardiologi. Penyakit penting bagi jantung termasuk:- Penyakit jantung koronari merupakan kekurangan bekalan oksigen kepada otot jantung Ia menyebabkan sakit dada teruk dan ketidak selesaan yang dikenali sebagai angina.
- Myocardial infarction atau umumnya dikenali sebagai sakit jantung berlaku disebabkan kematian sel jantung akibat kitaran darah kepada jantung terganggu. Penyakit jantung koronari yang berterusan akan menyebabkan sakit jantung.
- Congestive heart failure atau kegagalan jantung adalah kehilangan daya pam jantung.
- Endokarditis, myokarditis dan perikarditis adalah keradangan jantung.
- Arrhythmia kardiak (cardiac arrhythmia) adalah ketidaktentuan degupan jantung.
Beta blocker adalah dadah yang merendahkan kadar degupan jantung dan tekanan darah dan mengurangkan keperluan jantung untuk oksigen. Nitroglycerin dan bahan lain yang membekalkan nitrik oksida (NO) digunakan untuk merawat sakit jantung kerana ia menyebabkan pengembangan arteri koronari.
Perentak jantung buatan (artificial pacemaker) diimplan ke dalam jantung pesakit yang mengidap arrhythmia.
Pemindahan jantung dilakukan terhadap pesakit yang mengidap penyakit jantung koronari atau kegagalan jantung tahap akhir.
Lihat juga: Prosedur dan ujian diagnostik kardiologi
Pertolongan cemas
Sekiranya seseorang mengalami jantung terhenti (cardiac arrest) (tiada degupan jantung), pemulihan kardio-pulmonari perlu dimulakan.Ginjal
Ginjal adalah organ ekskresi dalam vertebrata yang berbentuk mirip kacang. Sebagai bagian dari sistem urin, ginjal berfungsi menyaring kotoran (terutama urea) dari darah dan membuangnya bersama dengan air dalam bentuk urin. Cabang dari kedokteran yang mempelajari ginjal dan penyakitnya disebut nefrologi.
Ginjal bersifat retroperitoneal, yang berarti terletak di belakang peritoneum yang melapisi rongga abdomen. Kedua ginjal terletak di sekitar vertebra T12 hingga L3. Ginjal kanan biasanya terletak sedikit di bawah ginjal kiri untuk memberi tempat untuk hati.
Sebagian dari bagian atas ginjal terlindungi oleh iga ke sebelas dan duabelas. Kedua ginjal dibungkus oleh dua lapisan lemak (lemak perirenal dan lemak pararenal) yang membantu meredam goncangan.
Tubulus ginjal merupakan lanjutan dari kapsula Bowman. Bagian yang mengalirkan filtrat glomerular dari kapsula Bowman disebut tubulus konvulasi proksimal. Bagian selanjutnya adalah lengkung Henle yang bermuara pada tubulus konvulasi distal. Lengkung Henle diberi nama berdasar penemunya yaitu Friedrich Gustav Jakob Henle di awal tahun 1860-an. Lengkung Henle menjaga gradien osmotik dalam pertukaran lawan arus yang digunakan untuk filtrasi. Sel yang melapisi tubulus memiliki banyak mitokondria yang menghasilkan ATP dan memungkinkan terjadinya transpor aktif untuk menyerap kembali glukosa, asam amino, dan berbagai ion mineral. Sebagian besar air (97.7%) dalam filtrat masuk ke dalam tubulus konvulasi dan tubulus kolektivus melalui osmosis. Cairan mengalir dari tubulus konvulasi distal ke dalam sistem pengumpul yang terdiri dari:
Ginjal mempertahankan pH plasma darah pada kisaran 7,4 melalui pertukaran ion hidronium dan hidroksil. Akibatnya, urine yang dihasilkan dapat bersifat asam pada pH 5 atau alkalis pada pH 8.
Kadar ion natrium dikendalikan melalui sebuah proses homeostasis yang melibatkan aldosteron untuk meningkatkan penyerapan ion natrium pada tubulus konvulasi.
Kenaikan atau penurunan tekanan osmotik darah karena kelebihan atau kekurangan air akan segera dideteksi oleh hipotalamus yang akan memberi sinyal pada kelenjar pituitari dengan umpan balik negatif. Kelenjar pituitari mensekresi hormon antidiuretik (vasopresin, untuk menekan sekresi air) sehingga terjadi perubahan tingkat absorpsi air pada tubulus ginjal. Akibatnya konsentrasi cairan jaringan akan kembali menjadi 98%.
Transplantasi ginjal sekarang ini lumayan umum. Transplantasi yang berhasil pertama kali diumumkan pada 4 Maret 1954 di Rumah Sakit Peter Bent Brigham di Boston, Massachusetts. Operasi ini dilakukan oleh Dr. Joseph E. Murray, yang pada 1990 menerima Penghargaan Nobel dalam fisiologi atau kedokteran.
Transplantasi ginjal dapat dilakukan secara "cadaveric" (dari seseorang yang telah meninggal) atau dari donor yang masih hidup (biasanya anggota keluarga). Ada beberapa keuntungan untuk transplantasi dari donor yang masih hidup, termasuk kecocokan lebih bagus, donor dapat dites secara menyeluruh sebelum transplantasi dan ginjal tersebut cenderung memiliki jangka hidup yang lebih panjang. [1].
Daftar isi[sembunyikan] |
[sunting] Anatomi dasar
[sunting] Letak
Manusia memiliki sepasang ginjal yang terletak di belakang perut atau abdomen. Ginjal ini terletak di kanan dan kiri tulang belakang, di bawah hati dan limpa. Di bagian atas (superior) ginjal terdapat kelenjar adrenal (juga disebut kelenjar suprarenal).Ginjal bersifat retroperitoneal, yang berarti terletak di belakang peritoneum yang melapisi rongga abdomen. Kedua ginjal terletak di sekitar vertebra T12 hingga L3. Ginjal kanan biasanya terletak sedikit di bawah ginjal kiri untuk memberi tempat untuk hati.
Sebagian dari bagian atas ginjal terlindungi oleh iga ke sebelas dan duabelas. Kedua ginjal dibungkus oleh dua lapisan lemak (lemak perirenal dan lemak pararenal) yang membantu meredam goncangan.
[sunting] Struktur detail
Pada orang dewasa, setiap ginjal memiliki ukuran panjang sekitar 11 cm dan ketebalan 5 cm dengan berat sekitar 150 gram. Ginjal memiliki bentuk seperti kacang dengan lekukan yang menghadap ke dalam. Di tiap ginjal terdapat bukaan yang disebut hilus yang menghubungkan arteri renal, vena renal, dan ureter.[sunting] Organisasi
Bagian paling luar dari ginjal disebut korteks, bagian lebih dalam lagi disebut medulla. Bagian paling dalam disebut pelvis. Pada bagian medulla ginjal manusia dapat pula dilihat adanya piramida yang merupakan bukaan saluran pengumpul. Ginjal dibungkus oleh lapisan jaringan ikat longgar yang disebut kapsula. Unit fungsional dasar dari ginjal adalah nefron yang dapat berjumlah lebih dari satu juta buah dalam satu ginjal normal manusia dewasa. Nefron berfungsi sebagai regulator air dan zat terlarut (terutama elektrolit) dalam tubuh dengan cara menyaring darah, kemudian mereabsorpsi cairan dan molekul yang masih diperlukan tubuh. Molekul dan sisa cairan lainnya akan dibuang. Reabsorpsi dan pembuangan dilakukan menggunakan mekanisme pertukaran lawan arus dan kotranspor. Hasil akhir yang kemudian diekskresikan disebut urine. Sebuah nefron terdiri dari sebuah komponen penyaring yang disebut korpuskula (atau badan Malphigi) yang dilanjutkan oleh saluran-saluran (tubulus). Setiap korpuskula mengandung gulungan kapiler darah yang disebut glomerulus yang berada dalam kapsula Bowman. Setiap glomerulus mendapat aliran darah dari arteri aferen. Dinding kapiler dari glomerulus memiliki pori-pori untuk filtrasi atau penyaringan. Darah dapat disaring melalui dinding epitelium tipis yang berpori dari glomerulus dan kapsula Bowman karena adanya tekanan dari darah yang mendorong plasma darah. Filtrat yang dihasilkan akan masuk ke dalan tubulus ginjal. Darah yang telah tersaring akan meninggalkan ginjal lewat arteri eferen. Di antara darah dalam glomerulus dan ruangan berisi cairan dalam kapsula Bowman terdapat tiga lapisan:- kapiler selapis sel endotelium pada glomerulus
- lapisan kaya protein sebagai membran dasar
- selapis sel epitel melapisi dinding kapsula Bowman (podosit)
Tubulus ginjal merupakan lanjutan dari kapsula Bowman. Bagian yang mengalirkan filtrat glomerular dari kapsula Bowman disebut tubulus konvulasi proksimal. Bagian selanjutnya adalah lengkung Henle yang bermuara pada tubulus konvulasi distal. Lengkung Henle diberi nama berdasar penemunya yaitu Friedrich Gustav Jakob Henle di awal tahun 1860-an. Lengkung Henle menjaga gradien osmotik dalam pertukaran lawan arus yang digunakan untuk filtrasi. Sel yang melapisi tubulus memiliki banyak mitokondria yang menghasilkan ATP dan memungkinkan terjadinya transpor aktif untuk menyerap kembali glukosa, asam amino, dan berbagai ion mineral. Sebagian besar air (97.7%) dalam filtrat masuk ke dalam tubulus konvulasi dan tubulus kolektivus melalui osmosis. Cairan mengalir dari tubulus konvulasi distal ke dalam sistem pengumpul yang terdiri dari:
- tubulus penghubung
- tubulus kolektivus kortikal
- tubulus kloektivus medularis
[sunting] Fungsi homeostasis ginjal
Ginjal mengatur pH, konsentrasi ion mineral, dan komposisi air dalam darah.Ginjal mempertahankan pH plasma darah pada kisaran 7,4 melalui pertukaran ion hidronium dan hidroksil. Akibatnya, urine yang dihasilkan dapat bersifat asam pada pH 5 atau alkalis pada pH 8.
Kadar ion natrium dikendalikan melalui sebuah proses homeostasis yang melibatkan aldosteron untuk meningkatkan penyerapan ion natrium pada tubulus konvulasi.
Kenaikan atau penurunan tekanan osmotik darah karena kelebihan atau kekurangan air akan segera dideteksi oleh hipotalamus yang akan memberi sinyal pada kelenjar pituitari dengan umpan balik negatif. Kelenjar pituitari mensekresi hormon antidiuretik (vasopresin, untuk menekan sekresi air) sehingga terjadi perubahan tingkat absorpsi air pada tubulus ginjal. Akibatnya konsentrasi cairan jaringan akan kembali menjadi 98%.
[sunting] Penyakit dan ketidaknormalan
[sunting] Bawaan
- Asidosis tubulus renalis
- Congenital hydronephrosis
- Congenital obstruction of urinary tract
- Duplicated ureter
- Ginjal sepatu kuda
- Penyakit ginjal polycystic
- Renal dysplasia
- Unilateral small kidney
[sunting] Didapat
- Diabetic nephropathy
- Glomerulonephritis
- Hydronephrosis adalah pembesaran satu atau kedua ginjal yang disebabkan oleh terhalangnya aliran urin.
- Interstitial nephritis
- Batu ginjal ketidaknormalan yang umum dan biasanya menyakitkan.
- Tumor ginjal
- Lupus nephritis
- Minimal change disease
- Dalam sindrom nephrotic, glomerulus telah rusak sehingga banyak protein dalam darah masuk ke urin. Other frequent features of the nephrotic syndrome include swelling, low serum albumin, and high cholesterol.
- Pyelonephritis adalah infeksi ginjal dan seringkali disebabkan oleh komplikasi infeksi urinary tract.
- Gagal ginjal
[sunting] Dialisis dan transplantasi ginjal
Umumnya, seseorang dapat hidup normal dengan hanya satu ginjal. Bila kedua ginjal tidak berfungsi normal, maka seseorang perlu mendapatkan suatu Terapi Pengganti Ginjal (TPG). TPG ini dapat dilakukan baik bersifat sementara waktu maupun terus-menerus. TPG terdiri atas tiga, yaitu: Hemodialisis (Cuci Darah), Peritoneal Dialisis (Cuci Rongga Perut) dan Cangkok Ginjal (transplantasi). Prinsip dasar dari Hemodialisis adalah dengan membersihkan darah dengan menggunakan Ginjal Buatan. Sedangkan Peritoneal dialisis menggunakan Selaput rongga perut (peritoneum) sebagai saringan antara darah dan cairan Dianial.Transplantasi ginjal sekarang ini lumayan umum. Transplantasi yang berhasil pertama kali diumumkan pada 4 Maret 1954 di Rumah Sakit Peter Bent Brigham di Boston, Massachusetts. Operasi ini dilakukan oleh Dr. Joseph E. Murray, yang pada 1990 menerima Penghargaan Nobel dalam fisiologi atau kedokteran.
Transplantasi ginjal dapat dilakukan secara "cadaveric" (dari seseorang yang telah meninggal) atau dari donor yang masih hidup (biasanya anggota keluarga). Ada beberapa keuntungan untuk transplantasi dari donor yang masih hidup, termasuk kecocokan lebih bagus, donor dapat dites secara menyeluruh sebelum transplantasi dan ginjal tersebut cenderung memiliki jangka hidup yang lebih panjang. [1].
[sunting] Statistik transplantasi ginjal
| Negara | Transplantasi kadaverik | Transplantasi donor hidup | Transplantasi total | |
| Kanada | 724 | 388 | 1,112 (tahun 2000) | [2] |
| Perancis | 1,991 | 136 | 2,127 (tahun 2003) | [3] |
| Italia | 1,489 | 135 | 1,624 (tahun 2003) | |
| Spanyol | 1,991 | 60 | 2,051 (tahun 2003) | |
| Britania Raya | 1,297 | 439 | 1,736 (tahun 2003) | [4] |
| Amerika Serikat | 8,670 | 6,468 | 15,138 (tahun 2003) | [5] |
[sunting] Rujukan
[sunting] Lihat pula
TB paru
Definisi
Tuberculosis merupakan penyakit infeksi bakteri menahun pada paru yang disebabkan oleh Mycobakterium tuberculosis, yaitu bakteri tahan asam yang ditularkan melalui udara yang ditandai dengan pembentukan granuloma pada jaringan yang terinfeksi. Mycobacterium tuberculosis merupakan kuman aerob yang dapat hidup terutama di paru / berbagai organ tubuh lainnya yang bertekanan parsial tinggi. Penyakit tuberculosis ini biasanya menyerang paru tetapi dapat menyebar ke hampir seluruh bagian tubuh termasuk meninges, ginjal, tulang, nodus limfe. Infeksi awal biasanya terjadi 2-10 minggu setelah pemajanan. Individu kemudian dapat mengalami penyakit aktif karena gangguan atau ketidakefektifan respon imun.
2.2 Etiologi
TB paru disebabkan oleh Mycobakterium tuberculosis yang merupakan batang aerobic tahan asam yang tumbuh lambat dan sensitif terhadap panas dan sinar UV. Bakteri yang jarang sebagai penyebab, tetapi pernah terjadi adalah M. Bovis dan M. Avium.
2.3 Tanda Dan Gejala
1. Tanda
a. Penurunan berat badan
b. Anoreksia
c. Dispneu
d. Sputum purulen/hijau, mukoid/kuning.
2. Gejala
a. Demam
Biasanya menyerupai demam influenza. Keadaan ini sangat dipengaruhi oleh daya tahan tubuh penderita dengan berat-ringannya infeksi kuman TBC yang masuk.
b. Batuk
Terjadi karena adanya infeksi pada bronkus. Sifat batuk dimulai dari batuk kering kemudian setelah timbul peradangan menjadi batuk produktif (menghasilkan sputum). Pada keadaan lanjut berupa batuk darah karena terdapat pembuluh darah yang pecah. Kebanyakan batuk darah pada ulkus dinding bronkus.
c.Sesak nafas.
Sesak nafas akan ditemukan pada penyakit yang sudah lanjut dimana infiltrasinya sudah setengah bagian paru.
d. Nyeri dada
Timbul bila infiltrasi radang sudah sampai ke pleura (menimbulkan pleuritis)
e.Malaise
Dapat berupa anoreksia, tidak ada nafsu makan, berat badan turun, sakit kepala, meriang, nyeri otot, keringat malam.
2.4 Patofisiologi
Pada tuberculosis, basil tuberculosis menyebabkan suatu reaksi jaringan yang aneh di dalam paru-paru meliputi: penyerbuan daerah terinfeksi oleh makrofag, pembentukan dinding di sekitar lesi oleh jaringan fibrosa untuk membentuk apa yang disebut dengan tuberkel. Banyaknya area fibrosis menyebabkan meningkatnya usaha otot pernafasan untuk ventilasi paru dan oleh karena itu menurunkan kapasitas vital, berkurangnya luas total permukaan membrane respirasi yang menyebabkan penurunan kapasitas difusi paru secara progresif, dan rasio ventilasi-perfusi yang abnormal di dalam paru-paru dapat mengurangi oksigenasi darah.
2.5 Pemeriksaan Penunjang
Pada anak, uji tuberkulin merupakan pemeriksaan paling bermanfaat untuk menunjukkan sedang/pernah terinfeksi Mikobakterium tuberkulosa dan sering digunakan dalam “Screening TBC”. Efektifitas dalam menemukan infeksi TBC dengan uji tuberkulin adalah lebih dari 90%. Pembacaan hasil tuberkulin dilakukan setelah 48 – 72 jam; dengan hasil positif bila terdapat indurasi diameter lebih dari 10 mm, meragukan bila 5-9 mm. Uji tuberkulin bisa diulang setelah 1-2 minggu. Pada anak yang telah mendapat BCG, diameter indurasi 15 mm ke atas baru dinyatakan positif, sedangkan pada anak kontrak erat dengan penderita TBC aktif, diameter indurasi ≥ 5 mm harus dinilai positif. Alergi disebabkan oleh keadaan infeksi berat, pemberian immunosupreson, penyakit keganasan (leukemia), dapat pula oleh gizi buruk, morbili, varicella dan penyakit infeksi lain.
Gambaran radiologis yang dicurigai TB adalah pembesaran kelenjar nilus, paratrakeal, dan mediastinum, atelektasis, konsolidasi, efusipieura, kavitas dan gambaran milier. Bakteriologis, bahan biakan kuman TB diambil dari bilasan lambung, namun memerlukan waktu cukup lama. Serodiagnosis, beberapa diantaranya dengan cara ELISA (Enzyime Linked Immunoabserben Assay) untuk mendeteksi antibody atau uji peroxidase – anti – peroxidase (PAP) untuk menentukan IgG spesifik. Teknik bromolekuler, merupakan pemeriksaan sensitif dengan mendeteksi DNA spesifik yang dilakukan dengan metode PCR (Polymerase Chain Reaction). Uji serodiagnosis maupun biomolekular belum dapat membedakan TB aktif atau tidak.
Tes tuberkulin positif, mempunyai arti :
1. Pernah mendapat infeksi basil tuberkulosis yang tidak berkembang menjadi penyakit.
2. Menderita tuberkulosis yang masih aktif
3. Menderita TBC yang sudah sembuh
4. Pernah mendapatkan vaksinasi BCG
5. Adanya reaksi silang (“cross reaction”) karena infeksi mikobakterium atipik.
2.6. Epidemiologi Dan Penularan TBC
Dalam penularan infeksi Mycobacterium tuberculosis hal-hal yang perlu diperhatikan adalah :
1. Reservour, sumber dan penularan
Manusia adalah reservoar paling umum, sekret saluran pernafasan dari orang dengan lesi aktif terbuka memindahkan infeksi langsung melalui droplet.
2. Masa inkubasi
Yaitu sejak masuknya sampai timbulnya lesi primer umumnya memerlukan waktu empat sampai enam minggu, interfal antara infeksi primer dengan reinfeksi bisa beberapa tahun.
3. Masa dapat menular
Selama yang bersangkutan mengeluarkan bacil Turbekel terutama yang dibatukkan atau dibersinkan.
4. Immunitas
Anak dibawah tiga tahun paling rentan, karena sejak lahir sampai satu bulan bayi diberi vaksinasi BCG yang meningkatkan tubuh terhadap TBC.
2.7 Stadium TBC
- Kelas 0
Tidak ada jangkitan tuberkulosis, tidak terinfeksi (tidak ada riwayat terpapar, reaksi terhadap tes kulit tuberkulin tidak bermakna).
- Kelas 1
Terpapar tuberkulosis, tidak ada bukti terinfeksi (riwayat pemaparan, reaksi tes tuberkulosis tidak bermakna)
- Kelas 2
Ada infeksi tuberkulosis, tidak timbul penyakit (reaksi tes kulit tuberkulin bermakna, pemeriksa bakteri negatif, tidak bukti klinik maupun radiografik).
Status kemoterapi (pencegahan) :
- Tidak ada
- Dalam pengobatan kemoterapi
- Komplit (seri pengobatan dalam memakai resep dokter)
- Tidak komplit
- Kelas 3
Tuberkuosis saat ini sedang sakit (Mycobacterium tuberkulosis ada dalam biakan, selain itu reaksi kulit tuberkulin bermakna dan atau bukti radiografik tentang adanya penyakit). Lokasi penyakit : paru, pleura, limfatik, tulang dan/atau sendi, kemih kelamin, diseminata (milier), menigeal, peritoneal dan lain-lain.
Status bakteriologis :
a. Positif dengan :
- Mikroskop saja
- Biakan saja
- Mikroskop dan biakan
b. Negatif dengan :
- Tidak dikerjakan
Status kemoterapi :
Dalam pengobatan kemoterapi sejak kemoterapi diakhiri, tidak lengkap reaksi tes kulit tuberkulin :
a. Bermakna
b. Tidak bermakna
- Kelas 4
Tuberkulosis saat ini tidak sedang menderita penyakit (ada riwayat mendapat pengobatan pencegahan tuberkulosis atau adanya temuan radiografik yang stabil pada orang yang reaksi tes kulit tuberkulinya bermakna, pemeriksaan bakteriologis, bila dilakukan negatif. Tidak ada bukti klinik tentang adanya penyakit pada saat ini).
Status kemoterapi :
a. Tidak mendapat kemoterapi
b. Dalam pengobatan kemoterapi
c. Komplit
d. Tidak komplit
- Kelas 5
Orang dicurigai mendapatkan tuberkulosis (diagnosis ditunda)
Kasus kemoterapi :
a. Tidak ada kemoterapi
b. Sedang dalam pengobatan kemoterapi.
2.8 Komplikasi
Komplikasi Penyakit TB paru bila tidak ditangani dengan benar akan menimbulkan komplikasi seperti: pleuritis, efusi pleura, empiema, laringitis,TB usus.
Menurut Dep.Kes (2003) komplikasi yang sering terjadi pada penderita TB Paru stadium lanjut: 1) Hemoptisis berat (perdarahan dari saluran nafas bawah) yang dapat mengakibatkan kematian karena syok hipovolemik atau tersumbatnya jalan nafas. 2) Kolaps dari lobus akibat retraksi bronkial. 3) Bronkiectasis dan fribosis pada Paru. 4) Pneumotorak spontan: kolaps spontan karena kerusakan jaringan Paru. 5) Penyebaran infeksi ke organ lain seperti otak, tulang, persendian, ginjal dan sebagainya. 6) Insufisiensi Kardio Pulmoner
2.9 Penanganan
a. Promotif
1. Penyuluhan kepada masyarakat apa itu TBC
2. Pemberitahuan baik melalui spanduk/iklan tentang bahaya TBC, cara penularan, cara pencegahan, faktor resiko
3. Mensosialisasiklan BCG di masyarakat.
b. Preventif
1. Vaksinasi BCG
2. Menggunakan isoniazid (INH)
3. Membersihkan lingkungan dari tempat yang kotor dan lembab.
4. Bila ada gejala-gejala TBC segera ke Puskesmas/RS, agar dapat diketahui secara dini.
c. Kuratif
Pengobatan tuberkulosis terutama pada pemberian obat antimikroba dalam jangka waktu yang lama. Obat-obat dapat juga digunakan untuk mencegah timbulnya penyakit klinis pada seseorang yang sudah terjangkit infeksi. Penderita tuberkulosis dengan gejala klinis harus mendapat minuman dua obat untuk mencegah timbulnya strain yang resisten terhadap obat. Kombinasi obat-obat pilihan adalah isoniazid (hidrazid asam isonikkotinat = INH) dengan etambutol (EMB) atau rifamsipin (RIF). Dosis lazim INH untuk orang dewasa biasanya 5-10 mg/kg atau sekitar 300 mg/hari, EMB, 25 mg/kg selama 60 hari, kemudian 15 mg/kg, RIF 600 mg sekali sehari. Efek samping etambutol adalah Neuritis retrobulbar disertai penurunan ketajaman penglihatan. Uji ketajaman penglihatan dianjurkan setiap bulan agar keadaan tersebut dapat diketahui. Efek samping INH yang berat jarang terjadi. Komplikasi yang paling berat adalah hepatitis. Resiko hepatitis sangat rendah pada penderita dibawah usia 20 tahun dan mencapai puncaknya pada usia 60 tahun keatas. Disfungsi hati, seperti terbukti dengan peningkatan aktivitas serum aminotransferase, ditemukan pada 10-20% yang mendapat INH. Waktu minimal terapi kombinasi 18 bulan sesudah konversi biakan sputum menjadi negatif. Sesudah itu masuk harus dianjurkan terapi dengan INH saja selama satu tahun.
Baru-baru ini CDC dan American Thoracis Societty (ATS) mengeluarkan pernyataan mengenai rekomendasi kemoterapi jangka pendek bagi penderita tuberkulosis dengan riwayat tuberkulosis paru pengobatan 6 atau 9 bulan berkaitan dengan resimen yang terdiri dari INH dan RIF (tanpa atau dengan obat-obat lainnya), dan hanya diberikan pada pasien tuberkulosis paru tanpa komplikasi, misalnya : pasien tanpa penyakit lain seperti diabetes, silikosis atau kanker didiagnosis TBC setelah batuk darah, padahal mengalami batu dan mengeluarkan keringat malam sekitar 3 minggu.
2.10 Tuberkulosis pada kehamilan
2.10.1 Pengaruh tuberculosis terhadap kehamilan
Kehamilan dan tuberculosis merupakan dua stressor yang berbeda pada ibu hamil. Stressor tersebut secara simultan mempengaruhi keadaan fisik mental ibu hamil. Lebih dari 50 persen kasus TB paru adalah perempuan dan data RSCM pada tahun 1989 sampai 1990 diketahui 4.300 wanita hamil,150 diantaranya adalah pengidap TB paru (M Iqbal, 2007 dalam http://www.mail-archive.com/)
Efek TB pada kehamilan tergantung pada beberapa factor antara lain tipe, letak dan keparahan penyakit, usia kehamilan saat menerima pengobatan antituberkulosis, status nutrisi ibu hamil, ada tidaknya penyakit penyerta, status imunitas, dan kemudahan mendapatkan fasilitas diagnosa dan pengobatan TB. Status nutrisi yang jelek, hipoproteinemia, anemia dan keadaan medis maternal merupakan dapat meningkatkan morbiditas dan mortalitas maternal.
Usia kehamilan saat wanita hamil mendapatkan pengobatan antituberkulosa merupakan factor yang penting dalam menentukan kesehatan maternal dalam kehamilan dengan TB. Jika pengobatan tuberkulosis diberikan awal kehamilan, dijumpai hasil yang sama dengan pasien yang tidak hamil, sedangkan diagnosa dan perewatan terlambat dikaitkan dengan meningkatnya resiko morbiditas obstetric sebanyak 4x lipat dan meningkatnya resiko preterm labor sebanyak 9x lipat. Status sosio-ekonomi yang jelek, hypo-proteinaemia, anemia dihubungkan ke morbiditas ibu.
Kehamilan dapat berefek terhadap tuberculosis dimana peningkatan diafragma akibat kehamilan akan menyebabkan kavitas paru bagian bawah mengalami kolaps yang disebut pneumo-peritoneum. Pada awal abad 20, induksi aborsi direkomondasikan pada wanita hamil dengan TB.
Selain paru-paru, kuman TB juga dapat menyerang organ tubuh lain seperti usus, selaput otak, tulang, dan sendi, serta kulit. Jika kuman menyebar hingga organ reproduksi, kemungkinan akan memengaruhi tingkat kesuburan (fertilitas) seseorang. Bahkan, TB pada samping kiri dan kanan rahim bisa menimbulkan kemandulan. Hal ini tentu menjadi kekhawatiran pada pengidap TB atau yang pernah mengidap TB, khususnya wanita usia reproduksi. Jika kuman sudah menyerang organ reproduksi wanita biasanya wanita tersebut mengalami kesulitan untuk hamil karena uterus tidak siap menerima hasil konsepsi.
Harold Oster MD,2007 dalam http://www.okezone.com/index.php mengatakan bahwa TB paru (baik laten maupun aktif) tidak akan memengaruhi fertilitas seorang wanita di kemudian hari. Namun, jika kuman menginfeksi endometrium dapat menyebabkan gangguan kesuburan. Tapi tidak berarti kesempatan untuk memiliki anak menjadi tertutup sama sekali, kemungkinan untuk hamil masih tetap ada. Idealnya, sebelum memutuskan untuk hamil, wanita pengidap TB mengobati TB-nya terlebih dulu sampai tuntas. Namun, jika sudah telanjur hamil maka tetap lanjutkan kehamilan dan tidak perlu melakukan aborsi.
2.10.2 Pengaruh tuberkulosis terhadap janin
Menurut Oster, 2007 jika kuman TB hanya menyerang paru, maka akan ada sedikit risiko terhadap janin. Untuk meminimalisasi risiko,biasanya diberikan obat-obatan TB yang aman bagi kehamilan seperti Rifampisin, INH dan Etambutol. Kasusnya akan berbeda jika TB juga menginvasi organ lain di luar paru dan jaringan limfa, dimana wanita tersebut memerlukan perawatan di rumah sakit sebelum melahirkan. Sebab kemungkinan bayinya akan mengalami masalah setelah lahir. Penelitian yang dilakukan oleh Narayan Jana, KalaVasistha, Subhas C Saha, Kushagradhi Ghosh, 1999 dalam http://proquest.umi.com/pqdweb tentang efek TB ekstrapulmoner tuberkuosis, didapatkan hasil bahwa tuberkulosis pada limpha tidak berefek terhadap kahamilan, persalinan dan hasil konsepsi. Namun juka dibandingkan dengan kelompok wanita sehat yang tidak mengalami tuberculosis selama hamil mempunyai resiko hospitalisasi lebih tinggi (21% : 2%), bayi dengan APGAR skore rendah segera setelah lahir (19% : 3%), berat badan lahir rendah (<2500 gram).
Selain itu, risiko juga meningkat pada janin, seperti abortus, terhambatnya pertumbuhan janin, kelahiran prematur dan terjadinya penularan TB dari ibu ke janin melalui aspirasi cairan amnion (disebut TB congenital). Gejala TB congenital biasanya sudah bisa diamati pada minggu ke 2-3 kehidupan bayi,seperti prematur, gangguan napas, demam, berat badan rendah, hati dan limpa membesar. Penularan kongenital sampai saat ini masih belum jelas,apakah bayi tertular saat masih di perut atau setelah lahir.
2.10.3 Pengaruh kehamilan terhadap tuberkolosis
Pengetahuan akan meningkatnya diafragma selama kehamilan yang mengakibatkan kolapsnya paru di daerah basal paru masih dipegang sampai abad 19. Awal abad ke-20, aborsi merupakan pilihan terminasi pada wanita hamil dengan tuberculosis. Sekarang, TB diduga semakin memburuk selama kehamilan, khususnya di hubungakann dengan status sosio-ekonomi jelek, imunodefisiensi atau adanya penyakit penyerta. Kehilangan antibodi pelindung ibu selama laktasi juga menguntungkan perkembangan TB. Akan tetapi, lebih banyak studi diperlukan untuk menyokong hipotesa.
2.10.4 Tes Diagnosis TB pada Kehamilan
Bakteri TB berbentuk batang dan mempunyai sifat khusus yaitu tahan terhadap asam. Karena itu disebut basil tahan asam (BTA). Kuman TB cepat mati terpapar sinar matahari langsung,tetapi dapat bertahan hidup beberapa jam di tempat gelap dan lembap.
Dalam jaringan tubuh, kuman ini dapat melakukan dormant (tertidur lama selama beberapa tahun). Penyakit TB biasanya menular pada anggota keluarga penderita maupun orang di lingkungan sekitarnya melalui batuk atau dahak yang dikeluarkan si penderita. Hal yang penting adalah bagaimana menjaga kondisi tubuh agar tetap sehat.
Seseorang yang terpapar kuman TB belum tentu akan menjadi sakit jika memiliki daya tahan tubuh kuat karena sistem imunitas tubuh akan mampu melawan kuman yang masuk. Diagnosis TB bisa dilakukan dengan beberapa cara, seperti pemeriksaan BTA dan rontgen (foto torak). Diagnosis dengan BTA mudah dilakukan,murah dan cukup reliable.
Kelemahan pemeriksaan BTA adalah hasil pemeriksaan baru positif bila terdapat kuman 5000/cc dahak. Jadi, pasien TB yang punya kuman 4000/cc dahak misalnya, tidak akan terdeteksi dengan pemeriksaan BTA (hasil negatif). Adapun rontgen memang dapat mendeteksi pasien dengan BTA negatif, tapi kelemahannya sangat tergantung dari keahlian dan pengalaman petugas yang membaca foto rontgen. Di beberapa negara digunakan tes untuk mengetahui ada tidaknya infeksi TB, melalui interferon gamma yang konon lebih baik dari tuberkulin tes.
Diagnosis dengan interferon gamma bisa mengukur secara lebih jelas bagaimana beratnya infeksi dan berapa besar kemungkinan jatuh sakit. Diagnosis TB pada wanita hamil dilakukan melalui pemeriksaan fisik (sesuai luas lesi), pemeriksaan laboratorium (apakah ditemukan BTA?), serta uji tuberkulin.
Uji tuberkulin hanya berguna untuk menentukan adanya infeksi TB, sedangkan penentuan sakit TB perlu ditinjau dari klinisnya dan ditunjang foto torak. Pasien dengan hasil uji tuberkulin positif belum tentu menderita TB. Adapun jika hasil uji tuberkulin negatif, maka ada tiga kemungkinan, yaitu tidak ada infeksi TB, pasien sedang mengalami masa inkubasi infeksi TB, atau terjadi anergi.
Kehamilan tidak akan menurunkan respons uji tuberkulin. Untuk mengetahui gambaran TB pada trimester pertama, foto toraks dengan pelindung di perut bisa dilakukan, terutama jika hasil BTA-nya negatif.
2.10.5 Pengobatan TB pada kehamilan
Pada prinsipnya pengobatan TB pada kehamilan tidak berbeda dengan pengobatan TB pada umumnya. Menurut WHO, hampir semua OAT aman untuk kehamilan, kecuali streptomisin. Streptomisin tidak dapat dipakai pada kehamilan karena bersifat permanent ototoxic dan dapat menembus barier placenta. Keadaan ini dapat mengakibatkan terjadinya gangguan pendengaran dan keseimbangan yang menetap pada bayi yang akan dilahirkan. Perlu dijelaskan kepada ibu hamil bahwa keberhasilan pengobatannya sangat penting artinya supaya proses kelahiran dapat berjalan lancar dan bayi yang akan dilahirkan terhindar dari kemungkinan tertular TB.
BAB 3
PENUTUP
3.1 Kesimpulan
- Tuberculosis merupakan penyakit infeksi bakteri menahun pada paru yang disebabkan oleh Mycobakterium tuberculosis, yaitu bakteri tahan asam yang ditularkan melalui udara yang ditandai dengan pembentukan granuloma pada jaringan yang terinfeksi.
- TB paru disebabkan oleh Mycobakterium tuberculosis yang merupakan batang aerobic tahan asam yang tumbuh lambat dan sensitif terhadap panas dan sinar UV. Bakteri yang jarang sebagai penyebab, tetapi pernah terjadi adalah M. Bovis dan M. Avium.
- Tanda dan Gejala:
1. Tanda
a. Penurunan berat badan
b. Anoreksia
c. Dispneu
d. Sputum purulen/hijau, mukoid/kuning.
2. Gejala
a. Demam
b. Batuk
c.Sesak nafas.
d. Nyeri dada
e.Malaise
- Kehamilan dan tuberculosis merupakan dua stressor yang berbeda pada ibu hamil. Stressor tersebut secara simultan mempengaruhi keadaan fisik mental ibu hamil. Efek TB pada kehamilan tergantung pada beberapa faktor antara lain tipe, letak dan keparahan penyakit, usia kehamilan saat menerima pengobatan antituberkulosis, status nutrisi ibu hamil, ada tidaknya penyakit penyerta, status imunitas, dan kemudahan mendapatkan fasilitas diagnosa dan pengobatan TB.
- Jika kuman TB menyerang paru, maka risiko juga meningkat pada janin, seperti abortus, terhambatnya pertumbuhan janin, kelahiran prematur dan terjadinya penularan TB dari ibu ke janin melalui aspirasi cairan amnion (disebut TB congenital).
- Peran bidan dalam menangani klien dengan TB paru adalah dengan memberikan konseling mengenai definisi, penyebab, cara pencegahan dan penularan serta terapi TB Paru, juga menjelaskan pada klien tentang dampak yang ditimbulkan terhadap kehamilan. Di samping itu juga menawarkan alternatif solusi dan melakukan asuhan kebidanan untuk wanita TB Paru masa prakonsepsi dalam mempersiapkan kehamilannya.
penyakit yang menyertai kehamilan dan persalinan
PENYAKIT YANG MENYERTAI KEHAMILAN DAN PERSALINAN
BAB II
PEMBAHASAN1. Penyakit jantung
Keperluan janin yang sedang bertumbuh akan oksigen dan zat-zat makanan bertambah dan berlangsungnya kehamilan, yang harus di penuhi dalam darah ibu. Banyaknya darah yang beredar bertambah, sehingga jantung harus bekerja lebih berat. Karena itu, dalam kehamilan selalu terjadi perubahan-perubahan dalam system kardiovaskular yang biasanya masih dalam batas-batas fisiologik
Perubahan-perubahan itu terutama disebabkan:
- karena hidremia (hipervolemia)dalam kehamilan, yang sudah dimulai sejak umur kehamilan 10 minggu dan mencapai puncaknya antara 32 dan 36 minggu;
- karena uterus gravidus yang makin lama makin besar mendorong diafragma ke atas, ke kiri, dan ke depan, sehingga pembuluh-pembuluh darah besar dekat jantung mengalami lekukan dan putaran.
Adams mendapatkan peningakatan volume plasma darah yang dimulai kira-kira akhir trimester pertama dan mencapai puncaknya pada minggu ke 32-34, yang selanjutnya menetap selama trimester terakhir kehamilan, di mana volume darah bertambah sebesar 22%. Besar dan saat terjadinya peningkatan volume plasma berbeda dengan peningkatan volume sel darah merah; hal ini mengakibatkan terjadinya anemia delusional (pencairan darah)
Setelah 12-24 jam pascapersalinan terjadi peningkatan volume plasma karena proses imbibisi cairan dari ekstravaskuler ke dalam pembuluh darah yang kemudian akan diikuti oleh periode diuresis pascapersalinan yang mengakibatkan terjadinya penurunan volume plasma (adanya hemokonsentrasi). Dua minggu pascapersalinan merupakan periode penyesuaian untuk kembali ke nilai volume plasma seperti sebelum hamil.
Dalam kehamilan frekuensi detik jantung agak meningkat dan nadi rata-rata mencapai 88 per menit dalam kehamilan 34-36 minggu. Dalam kehamilan lanjut prekordium mengalami pergeseran ke kiri dan pula sering terdengan bising sistolik di daerah apeks dan katup pulmonal. Kita harus waspada dalam membuat diagnosis penyakit jantung dalam kehamilan apbila di jumpai gejala-gejala seperti itu. Jadi hendaknya jangan kita membuat diagnosis penyakit jantung pada wanita yang tidak menderitanya, dan sebaliknya penyakit jantung jangan sampai tidak dikenal.
Saat-saat berbahaya bagi penderitra ialah:
1. kehamilan 32-36 minggu apabila hipervolemia mencapai puncaknya.
2. partus kala II apabila wanita mengerahkan tenasganya untuk meneran
3. masa postpartum, karena dengan lahirnya plasenta anastomosis arteria-vena hilang dan darah yang sehrtusnya masuk kedalam ruang intervilus sekarang masuk ke dalam sirkulasi besar.
Dalam tiga hal tersebut diatas jantung harus bekerja lebih berat. Apabila tenaga volume cadangan jantung di lampau, maka terjadi dekompensasi kordisi; janting tidak sanggup lagi menunaikan tugasnya.
Perubahan volume plasma darah yang terjadi pada penderita penyakit jantung merupakan proses adaptasi sebagai upaya konpensasi untuk mengatasi kelainan yang ada dan jangka waktu kelainan yang timbul. Penderita dengan gangguan kardiovaskular mempunyai toleransi yang sangat buruk terhadap penurunan volume darah dan pada saat yang sama juga tidak beradaptasi terhadap kelebihan volume sirkulasi. Volume darah yang terdapat dalam sirkulasi penderita berada dalam keseimbangan sesuai dengan kelainan yang ada.
Perubahan volume darah yang di temukan pada penderita penyakit jantung dapat digolongkan dalam 3 kategori.
1) Oligositemik-hipoplasmik-hipovolemia: keadaan ini di temukan pada penderita yang mengalami steonosis katup.
2) Polisitemik-hiperplasmik-hipervolemia: di temukan pada penyakit jantung bawaan di mana terjadi campuran antara darah arteri dan vena, hubungan arteri dan vena, regurgitasi dan hambatan aliran darah.
3) Polisitemik-normoplasmik atau hiperlasmik hipervolemia ditemukan pada penderita penyakit jantung bawaan, di mana terjadi campuran darah arteri dan vena yang hebat, tetraligy fallot, defek septum, dan patensi duktus arteriosus.
Raharja, rachimhadhi, prihartono dan samil (1988) mendapatkan volume plasma pada kasus penyakit jantung kelainan katup dalam kehamilan, lebih rendah dari kehamilan normal baik pada usia kehamilan 32 minggu, partus kala I maupun saat dua minggu postpartum; dengan anemia sebagai penyerta yang sering di temukan.
Gejalah klinis tampak bahwa makin meningkat kelas fungsional penyakit jantung yang di derita, maka volume darah cenderung lebih rendah.
Sebaliknya penyakit jantung memberi pengaruh tidak baik pada kehamilan dan janin dalam kandungan. Apabila ibu menderita hipoksia dan sianosi, hasil konsepsi dapat menderita pula dan mati, kemudian disusul oleh abortus. Apabila konsepsinya dapat hidup terus, anak dapat lahir premature atau lahir cukup bulan akan tetapi dengan berat badan rendah (dismaturitas). Selain itu janin bisa menderita hipoksia dan gawat janin dalam persalinan, sehingga neonatus lahir mati atau dengan nilai AFGAR rendah. Ditemukan konplikasi prematuritas dan BBRL pada penderita penyakit jantung dalam kehamilan lebih sering terjadi pada ibu dengan volume plasma pada usia kehamilan 32 minggu dan partus kala I yang lebih rendah. Juga nifas yang merupakan masa yang berbahaya dan mengancam keselamatan ibu.
Hampir semua kelainan kardiovaskuler, baik yang bawaan maupun yang di peroleh, baik yang organic maupun yang fungsionil, dapat dijumpai pada wanita hamil, hanya frekuensi masing-masing tidak sama. Frekuensi penyakit jantung dalam kehamilan kira-kira 1-4%; yang tersering ialah penyakit jantung akibat demam rheuma.
Suryadi dan samil RSCM mendapatkan 31 dari 39 (79,48%) kasus penyakit jantung dalam kehmilan adalah dengan kelainan katoup kronik, di mana 96,777% dengan kelainan katup mitral, 87,09% dengan kelainan dasar steonosis katup mitral. Sebagian kasus berada dalam kelompok kurun reproduksi sehat yaitu 20-29 tahun dengan paritas 2-5. pada tahun 1987 paritas ini bergeser menjadi lebih banyak pada paritas 0-1. disini tampak bahwa peran keluarga berencana cukup besar untuk dapat menurunkan kejadian penyakit jantung dalam kehamilan. Dalam tahu-tahun terakhir sering pula dijumpai kelainan jantung bawaan.
Diagnosis
Dari anamnesis sudah sering diketahui wanita itu penderita penyakit jantung, baik sejak masa sebelum ia hamil maupun dalam kehamilan-kehamilan yang terdahulu. Terutama penyakit demam rheuma mendapat perhatian khusus dalam anamnesis, walaupun bekas penderita demam rheuma tidak selalu menderita kelainan jantung.
Burwell dan Metcalfe mengajukan 4 kriteria, satu di antaranya sudah cukup untuk membuat diagnosis penyakit jantung dalam kehamilan:
1) Bising diastolic, presistolik, atau bising jantung terus menerus;
2) Pembesaran jantung yang jelas;
3) Bising jantung yang nyaring, terutama bila disertai thyill;
4) Aritmia yang berat.
Wanita hamil yang tidak menunjukkan salah satu gejala tersebut di atas jarang menderita penyakit jantung. Penyakit jantung berat tidak sulit untuk di kenal. Akan tetapi, karena diagnosis penyakit jantung dalam kehamilan lebih sulit seperti di jelaskan di atas, maka jika ada kemungkinan adanya penyakit tersebut harus di minta pendapat seorang dokter yang lebih ahli. Bising diastolic atau presistolik yang di sertai pembesaran jantung yang cukup khas bagi stenosis mitralis akibat demam rheuma.
Klisifikasi penyakit jantung dalam kehamilan
Klasifiakasi penyakit jantung yang sifatnya fungsionil dan berdasarkan keluhan-keluhan yang dahulu dan sekarang di alami oleh penderita-seperti telah di terima oleh New York Heart Association- sangat praktis dalam penanggulangan dan penentuan prognosis penyakit jantung dalam kehamilan.
Klasifikasi itu sebagai berikut.
Kelas I
Para penderita penyakit jantung tanpa pembatasan dalam kegiatan fisik, dan tanpa gejala-gejala penyakit jantung apabila mereka melakukan kegiatan biasa.
Kelas II
Para penderita penyakit jantung dengan sedikit pembatasan dalam kegiatan fisik. Mereka tidak mengeluh apa-apa waktu istirahat, akan tetapi kegiatan fisik biasa menimbulkan gejala-gejala insufiensi jantung, seperti kelelahan, jantung berdebar (palpitasi kordis), sesak nafas atau angina pectoris.
Kelas III
Para penderita penyakit jantung dengan banyak pembatasan dalam kegiatan fisik. Mereka tidak mengeluh apa-apa waktu istirahat, akan tetapi kegiatan fisik yang kurang dari kegiatan biasa menimbulkan gejala-gejala insufiensi jantung seperti di sebut dalam kelas II.
Kelas IV
Para penderita penyakit jantung yang tidak mapu melakukan kegiatan fisik apapun tanpa menimbulkan keluhan. Waktu istirahat juga dapat timbul gejalah-gejalah insufiensi jantung, yang bertambah apabila mereka melakukan kegiatan fisik walaupun yang sangat ringan.
Penanganan
Penanganan wanita hamil dengan penyakit jantung, yang sebaiknya di lakukan dalam kerjasama dengan ahli penyakit dalam atau kardiog, banyak ditentukan oleh kemampuan fungsionil jantungnya.
Kelainan penyerta sebagai factor predisposisi yang dapat memperburuk fungsi jantung ialah: 1) peningkatan usia penderita dengan penyakit jantung hipertensi dan superimposed preeklamsia dan eklamsia; 2) aritmia jantung .atau hipertrofi ventrikel kiri; 3) riwayat dekompensasi kondisi; 4) anemia.
Sebaliknya, Hipotensi juga tidak baik, terutama pada wanita dengan septum terbuka. Apabila hal-hal di atas tidak di cegah, maka penderita masuk ke kelas yang lebih tinggi. Kenaikan berat badan yang berlebihan, infejksi, serta retensi air harus di cegah, dan anemia harus di obati.
Pengobatan dan penatalaksanaan penyakit jantung dalam kehamilan tergantung pada derajat fungsionilnya, dan ini harus ditemukan pada setiap kunjungan periksa hamil.
Kelas I
Tidak ada pengobatan tambahan yang di butuhkan
Kelas II
Umumnya penderita pada keadaan ini tidak membutuhkan pengobatan tambahan, tetapi mereka harus menghindari aktifitas yang berlebihan, terutama pada kehamilan usia 28-32 minggu.
Kelas III
Yang terbaik bagi penderita seperti ini adalah di rawat di rumah sakit selama hamil, terutama pada usia kehamilan 28 minggu. Biasanya dibutuhkan pemberian diuretika.
Kelas IV
Penderita dalam keadaan ini mempunyai resiko yang besar dan harus di rawat di rumah sakit selama kehamilannya.
Apabila timbul gejala-gejala dekonfensasi kordis, wanita harus segera di rawat dan digolongkan kedalam kelas satu tingkat lebih tinggi.penderita harus istirahat baring dan diberi pengobatan dengan digitalis. Dalam persalingan diperlukan pengawasan khusus dan sedapat-dapatnya diusahakan partus pervaginam. Seksio sesarea hanya dapat dilakukan atas indikasi obstetric, seperti plasenta previa dan disproporsi sefalo-pelvik.
Kala persalinan biasanya tidak berbahaya. Rasa nyeri dan penderitaaan perlu dikurangi, lebih-lebih apabila persalinan akan diperkirakan berlangsung cukup lama. Pendekatan secara psikologis supaya ibu tetap tenang dan merasa aman mempunyai pengaruh yang sangat baik. Untuk mencegah timbulnya dekompensasi kordis sebaiknya dibuat daftar pengawasan khusus untuk pencatatan nadi dan pernapasan secara berkala : dalam kala I setiap 10-15 menit dan kala II setiap 10 menit. Apabila nadi menjadi lebih dari 100/menit dan pernapasan lebih dari 28/menit, lebih-lebih apabila disertai sesak napas, maka keadaan sangat berbahaya ( dekompensasi kordis membakat ) dan wanita harus diobati dengan digitalis. Biasanya disuntik intravena perlahan-lahan dengan delabosit 1,2 mg – 1,6 mg dengan dosis permulaan 0,8 mg. suntikan dapat diulang satu atau dua kali lagi dengan selang waktu 1-2 jam. Disamping itu pemberian oksigen, morfin (10-15 mg) dan diuretikum, seperti furosemik (lasix), bemanfaat pula.
Dalam kala II, apabila timbul gejala-gejala dekompensasi, anak boleh lahir spontan, hanya ibu sedapat-dapatnya dilarang meneran. Apabila janin belum lahir setelah persalinan kala II berlangsung 20 menit atau ibu tidak dapat dilarang meneran kuat, maka sebaiknya persalinan diakhiri dengan forseps atau ekstraktor vakum. Selain itu penderita dapat menunjukkan gejala-gejala gawat jantung selama kehmilan dan pendarahan postpartum, infeksi nifas dan trombo-embolismus merupakan komplikasi yang jauh berbahaya bagi ibu dengan penyakit jantung. Sebaiknya penderita jantung dirawat di RS sekurang-kurangnya 14 hari setelah melahirkan dengan istirahat dan mobilisasi tahap demi tahap serta menghindari infeksi.
Penderita dalam kelas III dan IV tidak boleh hamil karena bahaya terlampau besar. Apabila ia hamil juga, maka pada kehamilan kurang dari 12 minggu, abortusterapiutik perlu dipertimbangkan. Pada kehamilan berjalan terus, untuk mencegah timbulnya dekompensasi, sebaiknya ia harus berbaring terus selama kehamilan dan nifas. Sekali terjadi dekompensasi dalam jalannya kehamilan penderita mutlak harus dirawat dan berbaring terus sampai setelah anak lahir. Setelah kala III selesaiharus dilakukan pengawasan yang ketat untuk terjadinya gagal jantung atau edemaparu.
Penanganan penderita dalam kelas IV pada dasarnya sama dengan apa yang dilakukan bagi penderita yang mengalami dekompensasi dalam kehamilan , persalinan dan nifas. Tujuan utama ialah memberabtas dekompensasi, karena dengan hanya demikian persalinan akan berlangsung cukup aman.
Penyakit Jantung reumatik
Perubahan kehamilan yang menyulitkan diagnosis demam rematik adalah : nyeri sendi pada wanita hamil mungkin oleh karena sikap tubuh yang memikul beban yang lebih besar sehubungan denga kehamilannya serta meningkatkan laju endap darah dan jumlah leukosit. Bila terjadi demam rematik pada kehamilan maka prognosisnya akan burk.
Adanya aktifitas demam rematik dapat diduga bila terdapat :
1. Suhu subfebris dengan takikardi yang lebih cepat dari semestinya.
2. Leukositosis dan laju endap darah yang tetap tinggi.
3. Terdengar desir jantung yang berubah-ubah sifatnya maupun tempatnya, dan
4. C reaktif protein positif dan ASTO 300Todd unit atau lebih.
Kelainan otot jantung-
Kelainan katup jantung yang sering di jumpai pada kehamilan berturut-turut adalah mitral stenosis(MS), gabungan MS dengan mitral insufiensi (MS-MI), mitral insufiensi(MI), aorta stenosis(AS), aorta insufiensi (AI), gabungan antara AS dan AI (AS-AI), penyakit katup pulmonal dan penyakit katup trikuspidal.
Angka kejadian kelainan katup jantung di RSCM(1983) berkisar 69%-79% dari penyakit jantung dalam kehamilan. Penelitian luar negeri mendapatkan angka antara 85%-95%; perbedaan ini kemungkinan besar di sebabkan oleh perbedaan tingkat sarana diagnostik.mengingat indonesia adalah negara yang sedang berkembang dengan tigkat sosioekonomi yang belum maju, sebenarnya di harapkan angka kejadian kelainan katup jantung lebih tinggi di bandingkan dengan negara yang sudah maju.
Mitral stenosis
Mitral stenosis (MS) merupakan bagian terbesar dari penyakit jantung rematik dalam kehamilan. Kehamilan akan memperbesar terjadinya komplikasi MS berupa edema paru dan atrial fibrilasi. Komplikasi dapat terjadi pada kehamilan, persalinan, ataupun dalam masa nifas. Kejadian dapat terjadi tiba-tiba setelah persalinan tanpa memberikan gejalah awal lebih dulu.
Pada MS, setiap peningkatan aliran darah menyebabkan peningkatan tekanan pada atrium kiri, yang diikuti oleh peningkatan tekanan kapiler paru.hal ini mengakibatkan risiko untuk terjadinya komplikasi bendungan pembuluh darah paru atau edema paru menjadi lebih besar. Gejalah bendungan paru akan tampak pada usia kehamilan 20 minggu dan semakin besar pada saat persalinan. Bertambahnya frekuensi denyut jantung akan memendekkan waktu diastolik untuk mengalirkan darah ke katup mitral. Untuk mempertahankan curah jantung yang normal, maka di perlukan peningkatan tekanan atrium kiri. Meningkatnya volume darah paru menyeababkan pelebaran dari sistem paskuler paru, bertambahnya beban atrium kirisering menimbulkan komplikasi berupa fibrilasi atrial.
pada beberapa penderita, bising diastolik pada MS menjadi kurang jelas terdengar pada kehamilan oleh karena perubahan posisi jantung. Bunyi jantung III terdengar pada beberapa wanita hamil sering di salah tafsirkan sebagai opening snap. Selama kehamilan, hiperventilasi sering di salahtafsirkan sebagai dispnoe. Komplikasi yang terpenting dari MS adalah edema paru dan payah jantung kanan. Pada payah jantung biasanya terjadi gangguan miokardium, kardiomegali dan fibrilasi atrial.
Mitral insufiensi
Diagnosis mitral insufiensi (IM) di tegakkan bila terdengar bising sistolik derajat III atau lebih. Sebaiknya tidak membuat diagnosis MI organik selama kehamilan bila hanya berdasarkan bising sistolik saja, sebsb bising sistolik di apeks dapat ditemukan pada lebih dari 50% wanita hamil normal.
MI mengakibatkan bertambahnya beban volume atrium kiri dan ventrikel kiri, jaang menyebabkan hipertensi atrium kiri dan hipertensi pulmonal. Dekompensasijantung kiri dapat terjadi pada MI apabila sudah berlangsung lama sekali. Komplikasi yang sering menyertai MI adalah bendungan paru ringan, fibrilasi atrial, paroksismal atrial takikardi, emboli paru dan endokarditis bakterialis.
Tindakan bedah harus dipikirkan bila ditemukan tanda kemunduran fungsi ventrikel kiri berupa fraksi ejeksi, volume dan bentuk ventrikel kiri. Apabila terjadi payah jantung kiri, maka prognosisnya buruk oleh karena terjadi kerusakan miokardium yang menetap.
Aorta stenosis
Aorta stenosis( AI), terjadi aliran darah balik dari aorta ke ventrikelkiri pada waktu diastolik. Darah yang kembali dengan darah dari atrium kiri ke ventrikel kiri menyebabkan peningkatan volume darah di ventrikel kiri sewaktu diastolik. Ventrikel kiri menyesuaikan dengan memperbesar kemampuan menampung darah sewaktu diastolik sehingga tidak terjadi peninggian tekanan ventrikel kiri, atrium kiri dan pembuluh pulmonal.
Dapat di temukan bising diastolik pada sela iga II kanan atau sepanjang garis sternalis kiri yang mulai terdengar segera setelah bunyi jantung II. Bising menjadi lebih jelas pada posisi duduk atau berdiri sesudah ekspirasi yang dalam, iktus kordis lebih lateral dari yang normal dan para perifer di temukan tekanan nadi yang besar, pulsasi arterial dapat terlihat di kuku dan pistol shoot sound pada arteri besar terutama arteri femoralis.tindakan bedah harus di prtimbangkan bila di temukan tekanan nadi yang bertambah, pembesaran jantung pada foto rontgen dan hipertrofi miokardium pada EKG. Juga pada penderita dengan keluhan sedikit namun mengalami pembesaran jantung dalam waktu yang singkat atau penurunan fungsi ventrikel pada pemeriksaan invasif maupun non-invasif.
Penyakit katup pulmonal
Kelainan katup pulmonal oleh demam rematik dalam kehamilan jarang terjadi. Dengan meningkatkannya frekuensi pemakaian obat-obatan intervena, maka frekuensi kerusakan katup pulmonal dapat meningkat.
Penyakit katup trikuspidal
Kelainan katup trikuspidal juga sangat jarang terjadi pada kehamilan. Gejala kelainan katup ini biasanya tertutup oleh gejala penyakit katup mitral atau katup aorta yang terjadi bersamaan.
Kardiomipati peripartum
Kardiomiopati peripartum adalah penyakit miokardium idiopatik yang terjadi pertama kali pada trimester III kehamilan atau dalam 5 bulan setelah melahirkan. Kriteria kardiomiopati paripartum adalah: 1) terjadi pertama kali antara trimester III kehamilan sampai 5 bulan pertama setelah melahirkan; 2) etiologi tidak dapat di temukan dan 3) tidak pernah menderita penyakit jantung sebelumnya.
Kelainan jantung bawaan
Biasanya kelainan jantung bawaan di ketahui oleh penderita sebelum kehamilan, akan tetapi kadang-kadang di kenal oleh dokter pada pemeriksaan fisik waktu hamil. Pada usia reproduksi dapat di jumpai koarktatio aortae, duktus arteriosus botalli persistens, defek septum serambi dan bilik, serta stenosis pulmonalis. Penderita tetralogi fallot biasanya tidak sampai usia dewasa kecuali apabila penyakit jantungnya dioperasi. Pada umumnya penderita kelainan jantung bawaan tidak mengalami kesulitan dalam kehamilan asal penderita tidak sianosis dan tidak menunjukkan gejalah-gejalah lain dari luar kehamilan. Penyakit jantung bawaan dibagi atas: 1) golongan sianotik (right to left shunt); 2) golongan asianotik (left to righ shunt)
Golongan sianotik
Tetralogi fallot. Tetralogi fallot terdiri atas 4 kelainan yaitu defek septum ventrikel,stenosis pulmonal,over riding aorta,hipertrofi ventrikel kanan.Pada tekanan tertentu darah akan mengalir ke ventrikel kiri sewaktu sistole sehingga aorta menerima darah campuran antara darah arteri dan vena.Dengan semakin lanjutnya proses,maka tekanan di ventrikel kanan makin meningkat dan hipertrofi bertambah sehingga sianosis bertambah.
Penyakit eisenmenger. Pada penyakit ini di temukan kelainan berupa: defek septum ventrikel (VSD), hipertrofi ventrikel kanan, aorta bergeser ke kanan bersamaan dengan dilatasi arteri pulmonalis dan resistensi pembuluh darah pulmonal yang meningkat. Pada kehamilan terjadi penurunan resistensi perifer, akibat kelainan ini maka terjadi aliran darah dari kanan ke kiri. Prognosis penyakit ini di tentukan oleh derajat hipertensi pulmonal.
Golongan asianotik
Patent ductus arteriosus (PDA). PDA adalah keadaan di mana masih tetap ada hubungan aorta dengan arteri pulmonal.akibatnya darah dari aorta sebagian masuk ke arteri pulmonalis karena tekanan darah dalam aorta lebih besar sehingga tekanan darah dalam arteri pulmonalis bertambah. Bila keadaan ini berlangsung lama, tekanan dalam arteri pulmonalis akan menjadi lebih besar daripada tekanan dalam aorta, sehingga aliran darah dari arteri pulmonalis ke aorta.
PDA dalam kehamilan itu berbahaya bila terjadi hipertensi pulmonal yang dapat menyebabkan kelemahan otot jantung.
Atrial septal defek (ASD). ASD adalah keadaan di mana septum interatrium tetapterbuka. Perubahan hemodinamik yang nyata terjadi bila diameter septum 2 cm atau lebih. Akibat ASD terjadi aliran darah dari atrium kiri ke kanan sehingga aliran darah di paru-paru bertambah dan darah atrial dan venous bercampur. Keadaan ini dapat mengakibatkan hipertensi pulmonal dan dekompensasi ventrikel kanan. Bahaya dalam kehamilan terutama kalau terjadi hipertensi pulmonal yang dapat menyebabkan aliran darah yang terbalik.
Ventrikel septal defek (VSD). VSD adalah penutupan sekat antara ventrikel kiri dan ventrikel kanan tidak sempurna. Bila lubang terletak di atas, kelainan sering bersamaan dengan kelainan lain, seperti ASD dan stenosis pulmonalis. Tempat yang sering ialah di bawah katup aorta.
Pada kehamilan sehubungan dengan perubahan hemodinamik, hipertensi pulmonal lebih mudah terjadi. Apabila hal ini terjadi, dekompensasi ventrikel kanan akan terjadi dan sangat membahayakan pasien.
2. Asma
Asma bronkiale merupakan salah asatu penyakit saluran nafas yang sering dijumpai dalam kehamilan dan persalinan. Penderita biasanya pernah berobat kedokter lain.
Pengaruh kehamilan terhadap timbulnya serangan asma tidaklah selalu sama pada setiap penderita, bahkan asma, serangannya tak sama pada kehamilan pertama dan berikutnya. Kurang dari sepertiga penderita asma akan membaik dalam kehamilan, lebih dari 1/3 akan menetap, serta kurang dari 1/3 lagi akan menjadi buruk atau serangan bertambah. Biasanya serangan akan timbul mulai usia kehamilan 24 minggu sampai 36 minggu, dan pada akhir kehamilan serangan jarang terjadi.
Pemeriksaan yang dilakukan oleh tim ahli asma Kalifornia (tahun 1983) pada 120 kasus asma yang hamil, dan terkontrol baik, terdapat 90% dari penderita tidak pernah dapat serangan dalam persalinan, 2.2% menderita serangan ringan dan hanya 0.2% yang menderita asma berat yang dapat diatasi dengan obat-obat intravena. Pengaruh asma pada ibu dan janin sangat tergantung dari sering dan beratnya serangan, karena ibu dan janin akan kekurangan oksigen (02) atau hipoksia. Keadaan hipoksia bila tidak segera diatasi tentu akan berpengaruh pada janin, dan sering terjadi keguguran, persalinan prematur atau berat janin tidak sesuai dengan usia kehamilan (gangguan pertumbuhan janin).
Faktor pencetus timbulnya asma, antara lain zat-zat alergi, infeksi saluran nafas, pengaruh udara dan faktor psikis. Penderita selama kehamilan perlu mendapat pengawasan yang baik, pegawasan yang baik, biasanya penderitamengeluh napas pendek, berbunyi, sesak dan batuk-batuk. Diagnosis dapat ditegakkan seperti asma diluar kehamilan.
DEFINISI
Asma adalah penyakit paru kronis yang melibatkan berbagai varietas immune sistem cell, yang menyebabkan timbulnya respon bronkus berupa wheezing, dyspne, batuk, dan dada terasa berat
Asma adalah penyakit paru kronis yang melibatkan berbagai varietas immune sistem cell, yang menyebabkan timbulnya respon bronkus berupa wheezing, dyspne, batuk, dan dada terasa berat
PATOFISIOLOGI
Asma adalah peradangan kronik saluran nafas dengan herediter utama. Peningkatan respon saluran nafas dan peradangan berhubungan dengan gen pada kromosom 5, 6, 11, 12, 14, & 16 termasuk reseptor IgE yang afinitasnya tinggi, kelompok gen sitokin dan reseptor antigen T-cell sedangkan lingkungan yang menjadi allergen tergantung individu masing-masing seperti influenza atau rokok. Asma merupakan obstruksi saluran nafas yang reversible dari kontraksi otot polos bronkus, hipersekresi mukus dan edem mukosa. Terjadi peradangan di saluran nafas dan menjadi responsive terhadap beberapa rangsangan termasuk zat iritan, infeksi virus, aspirin, air dingin dan olahraga. Aktifitas sel mast oleh sitokin menjadi media konstriksi bronkus dengan lepasnya histamine, prostaglandin D2 dan leukotrienes. Karena prostaglandin seri F dan ergonovine dapat menjadikan asma, maka penggunaannya sebagai obat – obat dibidang obstetric sebaiknya dapat dihindari jika memungkinkan.
Asma adalah peradangan kronik saluran nafas dengan herediter utama. Peningkatan respon saluran nafas dan peradangan berhubungan dengan gen pada kromosom 5, 6, 11, 12, 14, & 16 termasuk reseptor IgE yang afinitasnya tinggi, kelompok gen sitokin dan reseptor antigen T-cell sedangkan lingkungan yang menjadi allergen tergantung individu masing-masing seperti influenza atau rokok. Asma merupakan obstruksi saluran nafas yang reversible dari kontraksi otot polos bronkus, hipersekresi mukus dan edem mukosa. Terjadi peradangan di saluran nafas dan menjadi responsive terhadap beberapa rangsangan termasuk zat iritan, infeksi virus, aspirin, air dingin dan olahraga. Aktifitas sel mast oleh sitokin menjadi media konstriksi bronkus dengan lepasnya histamine, prostaglandin D2 dan leukotrienes. Karena prostaglandin seri F dan ergonovine dapat menjadikan asma, maka penggunaannya sebagai obat – obat dibidang obstetric sebaiknya dapat dihindari jika memungkinkan.
PEMERIKSAAN
1. Riwayat
1. Riwayat
Pasien dengan riwayat asma yang telah berlangsung sejak lama ditanya sejak kapan, derajat serangan-serangan sebelumnya. Penggunaan kortikosteroid yang telah lalu, riwayat sering dirawat di rumah sakit, riwayat ventilasi mekanik yang pernah dialami, atau perawatan di ruang rawat darurat yang baru dialami dapat memberikan petunjuk bagi adanya serangan lebih parah atau membandel yang membutuhkan perawatan di rumah sakit.
2. Pemeriksaan Fisik
Serangan yang parah dicurigai dari adanya sesak nafas pada waktu istirahat, kesulitan mengucapkan kalimat, diaforesis atau penggunaan otot-otot pernafasan tambahan. Kecepatan respirasi lebih besar dari 30 kali/menit, nadi berdenyut lebih cepat dari 120 kali/menit dan pulsus paradoksus yang lebih besar dari 18 mmHg menunjukkan serangan berat yang berbahaya.
Gejala yang ditemui : wheezing sedang sampai bronkokonstriksi berat. Bronkospasme akut dapat bergejala obstruksi saluran nafas dan menurunnya aliran udara. Kerja system pernafasan menjadi meningkat drastis dan pada pasien dapat dilihat gerakan dada yang tertinggal, wheezing atau kesukaran bernafas. Peristiwa berikutnya pada refleks oksigen primer terjadi reflek ventilasi perfusi yang tidak sepadan karena distribusi dari saluran udara (bronchus) secara merata tidak terjadi.
Adapun tingkatan klinik asma dapat dilihat pada table berikut dibawah ini
Tingkatan PO2 PCO2 pH FEV1(% predicted)
Tingkatan PO2 PCO2 pH FEV1(% predicted)
a. Alkalosis respiratori sedang Normal ↓ ↑ 65 – 80
b. Alkalosis respiratori ↓ ↓ ↑ 50 – 64
c. Tingkat waspada ↓ Normal Normal 35 – 49
d. Asidosis respiratori ↓ ↑ ↓ < 35
Pada kasus asma sedang, hipoksia pada awalnya dapat dikompensasi oleh hiperventilasi, sebagai refleksi dari PO2 arteri normal, menurunnya PCO2 dan alkalosis respiratori. Akibat penyempitan saluran udara yang bertambah berat gangguan ventilasi perfusi menjadi bertambah berat juga dan arterial hipoksemi terjadi. Pada obstruksi berat, ventilasi menjadi berat karena fatigue menjadikan retensi CO2.Pada hiperventilasi, keadaan ini hanya dapat dilihat sebagai PCO2 arteri yang berubah menjadi normal. Akhirnya pada obstruksi berat yang terjadikegagalan pernafasan dengan karakteristik hiperkapnia dan asidemia.
Walaupun perubahan ini bersifat reversibel dan dapat ditoleransi pada wanita tidak hamil namun, setiapa awal derajat tingkatan asma sangat berbahaya untuk wanita hamil dan bayinya. Penurunan kapasitas fungsi residu dan peningkatan efektif shunt menyebabkan wanita hamil lebih rentan terhadap hipoksia dan hipoksemia.
3. Pemeriksaan Fungsi Paru
Pemeriksaan fungsi paru seringkali normal dalam masa remisi. Selama masa serangan akut dan kadang-kadang ketika tidak ada simptom, volume ekspirasi paksa dalam satu detik (FEV1) berkurang dan juga kapasitas vital paksa (FVC) mengalami penurunan yang secara proporsional lebih kecil sehingga perbandingan FEV1 terhadap FVC menjadi berkurang (< 0,75). Dapat juga dijumpai hiperinflasi dengan kenaikan volume residual (FRC).
4. Pemeriksaan-pemeriksaan Laboratorium
a. Spirometri
Pengukuran yang objektif terhadap aliran udara sangat penting dalam evaluasi dan terapi terhadap serangan. Perawatan di rumah sakit dianjurkan bila FEV1 inisial kurang dari 30% dari harga normal atau tidak meningkat hingga paling sedikit 40% dari harga normal setelah diberikan terapi kuat selama 1 jam.
b. Gas-gas Darah Arteri (GDA)
Ketimpangan ventilasi dan perfusi (ketimpangan V/Q) akibat obstruksi jalan nafas akan menimbulkan peningkatan selisih tekanan oksigen alveolar-arterial [P(A-a) O2] yang berkorelasi secara kasar dengan keparahan serangan. Tekanan oksigen arterial (Pa O2) kurang dari 60 mmHg bisa merupakan tanda suatu serangan akut atau keadaan yang menyulitkan.
Hampir semua pasien asma yang mengalami serangan ringan hingga sedang-berat akan mengalami hiperventilasi dan mempunyai tekanan CO2 arterial (Pa CO2) kurang dari 35 mmHg. Pada serangan berat atau yang berlangsung lama Pa CO2 bisa meninggi sebagai akibat dari kombinasi obstruksi berat jalan nafas, perbandingan V/Q yang tinggi menyebabkan peningkatan ventilasi, dan kelelahan otot-otot pernafasan. Pa CO2 yang meninggi bisa merupakan tanda bagi kegagalan pernafasan yang sedang mengancam.
Pa CO2 lebih besar dari 40 mmHg yang berkelanjutan dan disertai tanda-tanda lain asma berat, hendaknya dikelola dalam unit perawatan intensif dengan evaluasi yang seksama untuk mengetahui perlu tidaknya diberikan intubasi atau ventilasi mekanik.
c. Foto Thorax
Hampir semua pasien asma yang mengalami serangan ringan hingga sedang-berat akan mengalami hiperventilasi dan mempunyai tekanan CO2 arterial (Pa CO2) kurang dari 35 mmHg. Pada serangan berat atau yang berlangsung lama Pa CO2 bisa meninggi sebagai akibat dari kombinasi obstruksi berat jalan nafas, perbandingan V/Q yang tinggi menyebabkan peningkatan ventilasi, dan kelelahan otot-otot pernafasan. Pa CO2 yang meninggi bisa merupakan tanda bagi kegagalan pernafasan yang sedang mengancam.
Pa CO2 lebih besar dari 40 mmHg yang berkelanjutan dan disertai tanda-tanda lain asma berat, hendaknya dikelola dalam unit perawatan intensif dengan evaluasi yang seksama untuk mengetahui perlu tidaknya diberikan intubasi atau ventilasi mekanik.
c. Foto Thorax
Foto Thorax perlu dilakukan ringan. Pertimbangkan usia kehamilan
PENGARUH ASMA TERHADAP KEHAMILAN
Asma sewaktu kehamilan terutama asma yang berat dan tidak terkontrol dapat menyebabkan peningkatan resiko komplikasi perinatal seperti preeklampsi, kematian perinatal, prematur dan berat badan lahir rendah.
Langganan:
Postingan (Atom)